Deutscher Rheumatologiekongress 2025
Deutscher Rheumatologiekongress 2025
DerminUS: Eine multizentrische Studie zur Effizienz des muskuloskelettalen Ultraschalls als Screening-Tool in der Dermatologie
Text
Einleitung: Die Diagnose der Psoriasis-Arthritis (PsA) verzögert sich häufig aufgrund limitierter rheumatologischer Kapazitäten sowie ineffizienter Überweisungsprozesse. In einer monozentrischen Studie konnte gezeigt werden, dass Dermatolog*innen mittels chipbasierter Point-of-Care-Ultraschallgeräte unter Anwendung des standardisierten Musculoskeletal Ultrasound for Dermatologists (MUDE)-Protokolls [1]. Gelenkpathologien zuverlässig identifizieren können [2]. Aufbauend auf diesen Erkenntnissen evaluiert die multizentrische Studie DerminUS die diagnostische Wertigkeit des dermatologischen muskuloskelettalen Ultraschalls (MSUS) als Screening-Instrument für PsA im Vergleich zur konventionellen klinischen Beurteilung.
Methoden: Die prospektive, verblindete, multizentrische Studie wurde in zehn rheumatologischen und 33 dermatologischen Zentren in Deutschland durchgeführt. Eingeschlossen wurden Patienten mit Psoriasis und Arthralgien in mindestens zwei Gelenken. Dermatologen erhielten eine standardisierte Schulung zur Anwendung eines tragbaren, chipbasierten Ultraschallgeräts (Butterfly®) nach einem verkürzten MUDE-Protokoll. Die dermatologische, diagnostische Beurteilung erfolgte zweistufig: Initial wurde eine konventionelle klinische Untersuchung vorgenommen, gefolgt von einer Ultraschalluntersuchung der symptomatischen Gelenke. Im Anschluss erfolgte eine rheumatologische Untersuchung durch verblindete Rheumatologen, deren Diagnose als Referenzstandard diente und mit den dermatologischen Ergebnissen verglichen wurde.
Ergebnisse: Von 351 eingeschlossenen Patienten mit Psoriasis unterzogen sich 271 (77,2%) nach durchschnittlich 30,7 Tagen (±45,6 Tage) einer rheumatologischen Untersuchung. Die initiale klinische Beurteilung durch Dermatologen ergab bei 83,0% (225/271) einen PsA-Verdacht. Nach ergänzender MSUS-Diagnostik sank dieser Anteil auf 63,8% (173/271). Die finale rheumatologische Diagnose bestätigte eine PsA bei 32,5% der Fälle (88/271). Die konventionelle dermatologische Untersuchung zeigte im Vergleich zur finalen rheumatologischen Diagnose eine hohe Sensitivität (96,6%), jedoch eine niedrige Spezifität (23,5%), mit einem positiven prädiktiven Wert (PPV) von 37,8% und einem negativen prädiktiven Wert (NPV) von 93,5%. Durch Integration des MSUS stieg die Spezifität auf 39,9%, während die Sensitivität auf 71,6% sank. Der PPV blieb mit 36,4% nahezu konstant, der NPV reduzierte sich auf 74,5%.
Schlussfolgerung: Die DerminUS-Studie bestätigt erstmals in einem multizentrischen nationalen Setting, dass das MUDE-Protokoll standardisiert und reproduzierbar in der dermatologischen Praxis anwendbar ist. Die Integration des MSUS verbessert insbesondere die diagnostische Spezifität, wodurch gezieltere Patientenüberweisungen und eine effizientere Nutzung rheumatologischer Ressourcen möglich werden. Die im Vergleich zu früheren Studien geringere diagnostische Sensitivität deutet auf die Notwendigkeit intensiverer und kontinuierlicher Fortbildungsmaßnahmen sowie regelmäßiger Feedbackmechanismen hin, um die diagnostische Genauigkeit weiter zu erhöhen.
Abbildung 1 [Fig. 1]
Abbildung 1: Dermatologische, diagnostische Beurteilung und finale rheumatologische Diagnose.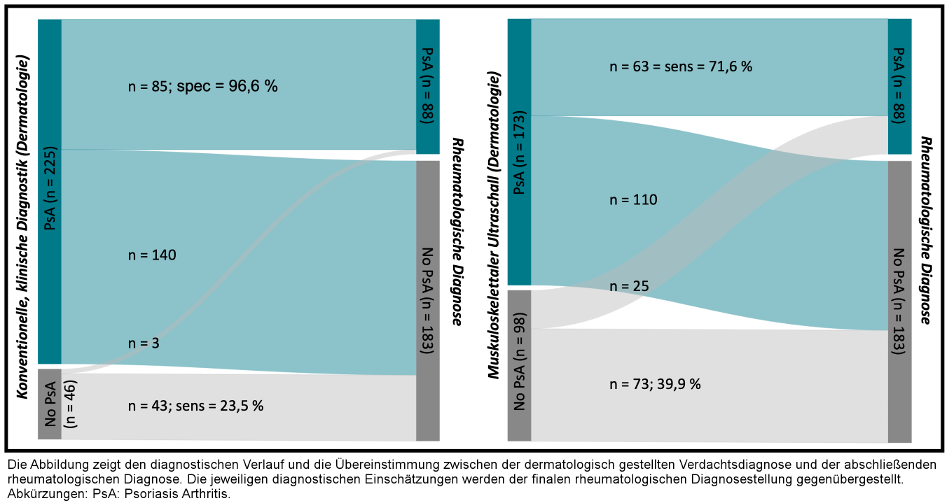
References
[1] Grobelski J, Recker F, Wilsmann-Theis D, Hartung W, Karakostas P, Brossart P, Schäfer VS. Establishment and validation of a didactic musculoskeletal ultrasound course for dermatologists using an innovative handheld ultrasound system - the MUDE study (Musculoskeletal Ultrasound in Dermatology). J Dtsch Dermatol Ges. 2021 Dec;19(12):1753-9. DOI: 10.1111/ddg.14614[2] Grobelski J, Wilsmann-Theis D, Karakostas P, Behning C, Brossart P, Schäfer VS. Prospective double-blind study on the value of musculoskeletal ultrasound by dermatologists as a screening instrument for psoriatic arthritis. Rheumatology (Oxford). 2023 Aug 1;62(8):2724-31. DOI: 10.1093/rheumatology/keac702




