Deutscher Rheumatologiekongress 2025
Deutscher Rheumatologiekongress 2025
Prävalenz der (sub-)klinischen exokrinen Pankreasdysfunktion beim primären Sjögren-Syndrom
Text
Einleitung: Das primäre Sjögren-Syndrom (SjS) ist durch eine lymphozytäre Infiltration der Tränen- und Speicheldrüsen gekennzeichnet, die eine Sicca-Symptomatik hervorrufen kann. Das exokrine Pankreas ist den Speicheldrüsen in Morphologie und Funktion sehr ähnlich [1]. Ob die exokrine Pankreasfunktion ebenfalls vom SjS betroffen sein könnte, ist jedoch bisher nur unzureichend erforscht. Ziel der vorliegenden Studie ist es, die Prävalenz von Auffälligkeiten in der Pankreasfunktion bei SjS-Patient*innen zu evaluieren.
Methoden: Die monozentrische prospektive Studie zur Prävalenz der (sub-)klinischen exokrinen Pankreasdysfunktion wird seit 08/24 in der Medizinischen Hochschule Hannover durchgeführt. Konsekutiv wurden Patient*innen mit SjS für die Studie evaluiert. Bisher wurden 150 Patient*innen mit SjS eingeschlossen, die die aktuellen EULAR-Klassifikationskriterien erfüllen und keine bekannten Vorerkrankungen des Pankreas aufweisen.
Zur Erfassung gastrointestinaler und Sjögren-spezifischer Symptome sowie relevanter Komorbiditäten wurde ein standardisierter Fragebogen verwendet. Die Pankreasfunktion wird durch die Bestimmung der Pankreasenzyme (Serum Lipase, Serum Amylase, Stuhl F-Elastase) evaluiert. Eine Follow-up-Untersuchung von auffälligen F-Elastase-Werten erfolgt nach 12–16 Wochen.
Im Folgenden werden vorläufige Daten der Kohorte vorgestellt. Abschließende Daten und Vergleiche mit den Kontrollkohorten (Gesunde und Rheumatoide Arthritis) werden zum DGRH präsentiert.
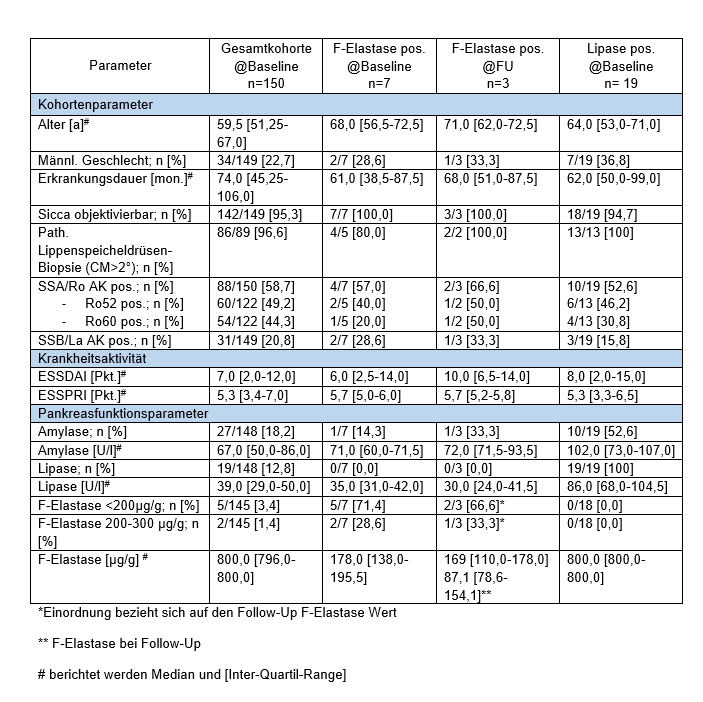
Ergebnisse: Von den 150 bisher eingeschlossenen Patient*innen sind 22,7% männlich, das mediane Alter der Kohorte beträgt 59,5 Jahre. Der ESSDAI beträgt im Median 7,0 [2,0–12,0] Punkte und der ESSPRI 5,3 [3,4–7,0] Punkte. Eine detaillierte Charakterisierung der SjS-Kohorte zeigt die Tabelle 1 [Tab. 1].
In der Baseline-Untersuchung wiesen 7/145 (4,8%) auffällige F-Elastase-Werte auf. Davon haben 5 einen F-Elastase-Wert von unter 200 mg/g. Im Follow-up konnten bisher 3/5 (66,7%) der F-Elastase-Werte als auffällig bestätigt werden.
Darüber hinaus wurden bei 19/148 (12,8%) erhöhte Lipase-Werte identifiziert. Interessanterweise wurden bei Patient*innen mit erniedrigten F-Elastase-Werten keine erhöhten Lipase-Werte identifiziert. Im Median sind die Lipase-Werte der im Follow-up F-Elastase positiven Gruppe mit 30,0 U/l [24,0–41,5] geringer als in der Gesamtkohorte 39,0 U/l [29,0-50,0].
Schlussfolgerung: Laborchemisch konnten bisher 3 Patient*innen mit exokriner Pankreasdysfunktion identifiziert werden. Diese wiesen im Median geringere Lipase-Werte auf als die Gesamtkohorte. Dies könnte auf eine reduzierte Lipaseproduktion infolge einer Pankreasatrophie zurückzuführen sein [2].
Die erhöhten Lipase-Werte bei anderen Patient*innen könnten möglicherweise auf subklinische Entzündungsprozesse im Pankreasgewebe hindeuten, was in zukünftigen Analysen weiter untersucht werden wird.
References
[1] Theodory B, Cao T, Swisher AR, Pham R, DiPatrizio NV, Yaghmour G. A novel approach to describing the pancreas and submandibular gland: Can they be classified as primary and secondary tissue organs? Acta Histochem. 2022 Aug;124(6):151934. DOI: 10.1016/j.acthis.2022.151934[2] Capurso G, Traini M, Piciucchi M, Signoretti M, Arcidiacono PG. Exocrine pancreatic insufficiency: prevalence, diagnosis, and management. Clin Exp Gastroenterol. 2019 Mar 21;12:129-39. DOI: 10.2147/CEG.S168266