German Congress of Orthopaedics and Traumatology (DKOU 2025)
Deutscher Kongress für Orthopädie und Unfallchirurgie 2025 (DKOU 2025)
Geht die operative Versorgung proximaler Femurfrakturen im Dienst oder am Wochenende mit höheren Infektraten einher? Eine Analyse von 130 Infektionen basierend auf 5.000 Frakturen
Text
Zielsetzung und Fragestellung: Die Studie wurde initiert, um Faktoren zu erheben, welche Einfluss nehmen auf eine postoperative Infektion nach operativ versorgter proximaler Femurfraktur (PF). Zur Analyse wurde die matched-pair Technik verwendet.
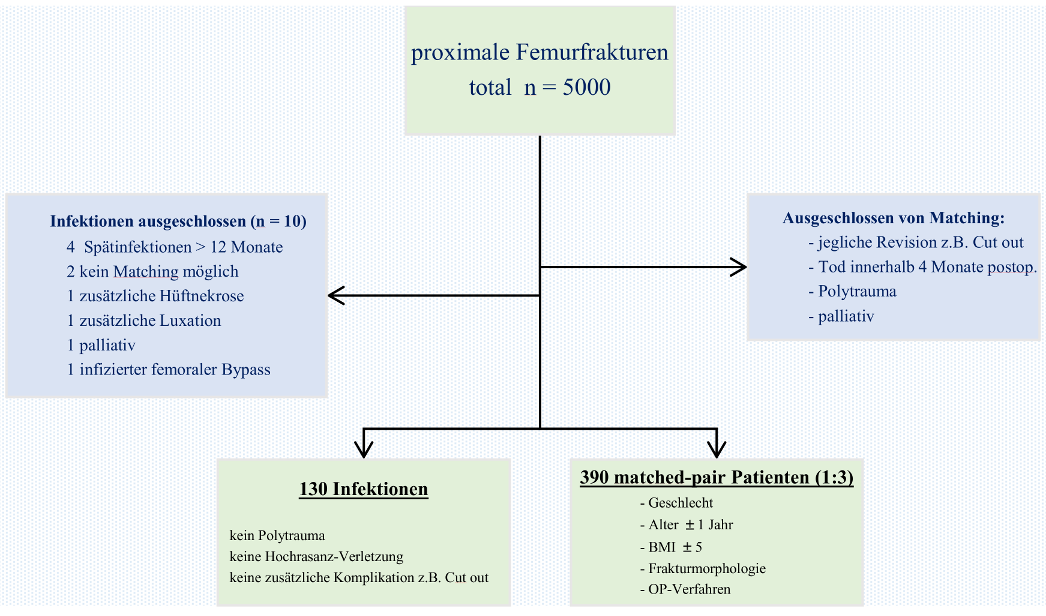
Material und Methoden: Die retrospektive Auswertung basiert auf einer monozentrischen Datenbank, welche exakt 5.000 Patienten mit operativer Versorgung einer PF beinhaltet (Januar 2006 – August 2024). Eingeschlossen wurden Patienten mit einer postoperativen Wundinfektion nach Osteosynthese (DHS, PFN) oder Endoprothese (Hemi-, Totalendoprothese) und diese in einem Verhältnis von 1:3 mit Patienten verglichen, welchen einen Verlauf ohne jegliche operative Revision aufwiesen. Gemeinsame homogene Matchingkriterien waren Geschlecht, Alter 1 Jahre, BMI kg/m2 5, Frakturmorphologie, sowie OP Verfahren. Multiple peri- und postoperative Faktoren inkl. der Letalität wurden erhoben. Das primäre Zielkriterium war die zeitliche Zuführung zur Operation, der Zeitpunkt der Operation (Werktage vs. Wochenende bzw. Feiertag), sowie die Durchführung der Operation im regulären Tagdienst (bis 16 Uhr) vs. im Dienstgeschehen (> 16 Uhr). Sekundäres Zielkriterium war die Letalität.
Ergebnisse: Das mittlere follow-up betrug 11,7 Jahre. Die Gesamtinfektionsrate betrug 2,8% (140/5.000). Eingeschlossen wurden schließlich 130 Patienten mit Infektion und 390 Patienten in der Matched-pair Gruppe. Am häufigsten wurde Staphylococcus aureus (n=57), gefolgt von Staphylococcus epidermidis (n=20) nachgewiesen. Signifikante Faktoren für eine Infektion waren ASA 4 Klassifikation, Demenz, Vorhofflimmern, und Anzahl der Erythrozytenkonzentrate. Die mittlere Überlebensrate betrug 4,2 Jahre (SD3,4). Der Nachweis einer Infektion war ein unabhängiger Faktor für die Sterblichkeit (Hazard Ratio, 1.59; 95% Konfidenzinterval, 1.28–1.98; p< 0,001), ebenso wie 9 weitere Faktoren (Wohnstatus Seniorenheim, eingeschränkte Mobilität, Hämoglobin <12 g/dl, CRP 6 mg/l, ASA 3/4, Blutverlust > 400 ml, Charlson Komorbidität Index 1, Demenz, Niereninsuffizienz Grad 3/4). Die zeitliche Zuführung zur Operation, der Zeitpunkt der Operation sowie die Durchführung der Operation im Tagdienst vs. im Dienstgeschehen zeigten keinen signifikanten Einfluss auf Infektion und Letalität.
Diskussion und Schlussfolgerung: Der Zeitpunkt der Operation beeinflusste in dieser Studie nicht das Auftreten einer Infektion oder die Sterblichkeit. Das Aufschieben einer Notfall-Operation zu einer vermeintlich best time – best team bei PF ist wissenschaftlich hier nicht belegt. Dies gilt für Osteosynthese und Endoprothese.
Abbildung 1 [Abb. 1]