Deutscher Rheumatologiekongress 2025
Deutscher Rheumatologiekongress 2025
DryScreen-Study: Prävalenz des primären Sjögren Syndroms bei vaginaler Trockenheit prämenopausaler Frauen
Text
Einleitung: Das primäre Sjögren-Syndrom (pSS) ist die häufigste Kollagenose und vornehmlich durch Xerophthalmie und Xerostomie aufgrund der autoimmunen Destruktion exokriner Drüsen gekennzeichnet. Das pSS tritt häufiger bei Frauen auf, wobei etwa 70% der Patientinnen auch an vaginaler Trockenheit leiden [1]. Umgekehrt gibt es keine Daten, wie viele Frauen mit vaginaler Trockenheit ein pSS haben. Ziel dieser Studie ist daher die Prävalenz von pSS bei prämenopausalen Frauen mit vaginaler Trockenheit und deren Charakteristika zu bestimmen.
Methoden: In der multizentrischen, prospektiven Studie wurden 02/2023–10/2024 10.000 Frauen in vier gynäkologischen Praxen im Rahmen der Vorsorgeuntersuchung erfasst. Untersucht wurden prämenopausale Frauen ohne vorbekannte rheumatische Erkrankungen hinsichtlich subjektiver und objektiver vaginaler Trockenheit. Die Objektivierung der vaginalen Sicca-Symptomatik erfolgte via Vaginal Health Index (VHI).
Patientinnen mit Auffälligkeiten wurden zur rheumatologischen Basisuntersuchung weitergeleitet. Diese erfolgte mittels Saxon-/Schirmer-Test, Speicheldrüsen-Sonographie (OMERACT-Score), rheumatologisch-labormedizinischer Basisdiagnostik, sowie standardisierter Fragebögen einschließlich des Female-Sexual-Function-Index (FSFI). Zum DGRH werden die finalen Auswertungen vorliegen.
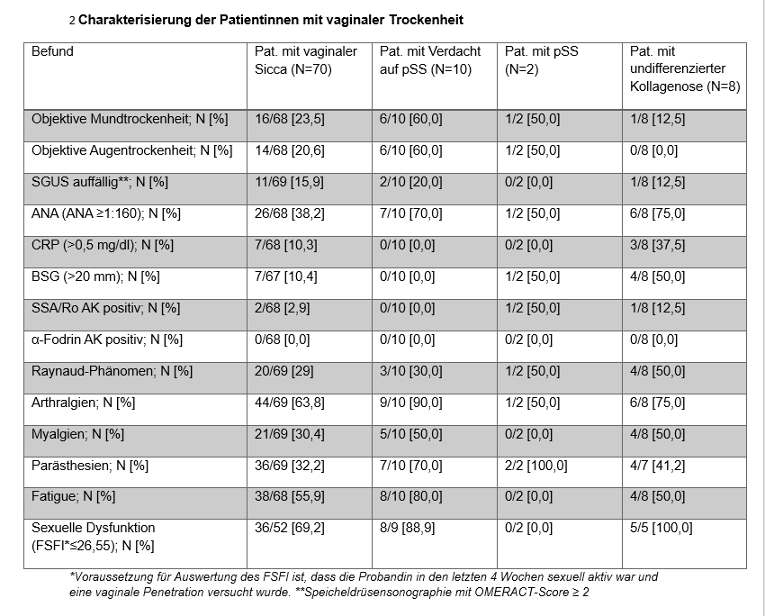
Ergebnisse: Von den 10.000 Probandinnen (medianes Alter=33,7 Jahre) fielen 98 (1,0%) (medianes Alter=37,0 Jahre) mit vaginaler Trockenheit auf. Bislang wurden 70 (71,4%) rheumatologisch untersucht.
Bei 2/70 Patientinnen (2,9%) kann die Diagnose pSS als klinisch gesichert angesehen werden. Bei der ersten Patientin zeigt sich eine objektive Xerostomie, grenzwertige Xerophthalmie, eine Lippenspeicheldrüsenbiopsie Grad 2 nach Chisholm und Mason unter Prednisolon-Therapie, hochpositive ANA (1:5.120) und eine erhöhte Blutkörperchensenkungsgeschwindigkeit, sowie zusätzlich eine aktive Autoimmunhepatitis. Der ESSDAI lag initial bei null, der ESSPRI bei drei. Bei der zweiten Patientin fielen positive SSA/Ro-Antikörper, eine Leukozytopenie und eine subjektive Xerostomie auf, die allerdings initial nicht objektivierbar war. Der ESSPRI lag bei eins, der ESSDAI bei drei. Der VHI bestätigte eine Vulvovaginalatrophie.
Bei 8/70 (11,4%) Patientinnen wurde die Diagnose einer undifferenzierten Kollagenose gestellt. Zusätzlich besteht bei 10/70 Patientinnen (14,3%) ein Verdacht auf pSS. Tabelle 1 [Tab. 1] veranschaulicht die vorliegenden Befunde.
Schlussfolgerung: Vaginale Trockenheit bei prämenopausalen Frauen tritt in unserer Kohorte selten auf. Bei über 25% der prämenopausalen Frauen mit vaginaler Trockenheit besteht in unserer Kohorte ein begründeter Verdacht auf pSS bzw. differentialdiagnostisch auf eine undifferenzierte Kollagenose. Bei zwei Patientinnen konnte ein pSS gesichert werden. Nach bisheriger Zusammenschau erscheint eine rheumatologische Untersuchung bei prämenopausalen Frauen mit gynäkologisch nicht-ursächlich erklärbarer vaginaler Sicca-Symptomatik sinnvoll.